Was ist chronischer Schmerz? 40% Schmerzreduktion möglich
Chronischer Schmerz entsteht oft ohne sichtbare Verletzung durch neuroplastische Veränderungen. Erfahren Sie, wie medizinisches Cannabis bei 30-40% der Patienten signifikante Schmerzreduktion bewirkt.Chronischer Schmerz existiert oft völlig unabhängig von sichtbaren Verletzungen oder anhaltenden Gewebeschäden. Viele Patienten erleben jahrelange Beschwerden, obwohl Röntgenbilder und MRT-Scans unauffällig bleiben. Dieser Artikel erklärt die komplexen neurologischen Mechanismen hinter chronischem Schmerz, zeigt auf, wie medizinisches Cannabis wirkt, und gibt Ihnen fundiertes Wissen für informierte Therapieentscheidungen. Sie erfahren, warum Schmerzchronifizierung ein eigenständiges Krankheitsbild darstellt und welche realistischen Erwartungen Sie an eine Cannabistherapie haben sollten.
Inhaltsverzeichnis
- Definition und Chronifizierung von chronischem Schmerz
- Physiologische und neurologische Grundlagen des chronischen Schmerzes
- Therapieansätze mit Schwerpunkt medizinischem Cannabis
- Rechtliche Aspekte der Cannabisverordnung in Deutschland
- Häufige Irrtümer und evidenzbasierte Korrekturen
- Praxisnahe Tipps für Patienten mit chronischem Schmerz und Cannabistherapie
- Unterstützung bei Ihrer Cannabis- und Schmerztherapie
- Was ist chronischer Schmerz? Häufige Fragen
Wichtigste Erkenntnisse
| Punkt | Details |
|---|---|
| Definition | Chronischer Schmerz dauert über drei Monate und kann unabhängig von akuter Verletzung bestehen. |
| Neurologische Basis | Maladaptive neuronale Veränderungen erhalten Schmerzen trotz Gewebeheilung aufrecht. |
| Cannabis-Wirksamkeit | 30-40% der Patienten erleben signifikante Schmerzreduktion durch medizinisches Cannabis. |
| Zusatzeffekte | Cannabis verbessert auch Schlafqualität und reduziert Angstzustände bei chronischen Schmerzpatienten. |
| Realistische Erwartung | Vollständige Schmerzfreiheit ist selten, Verbesserung der Lebensqualität ist das realistische Ziel. |
Definition und Chronifizierung von chronischem Schmerz
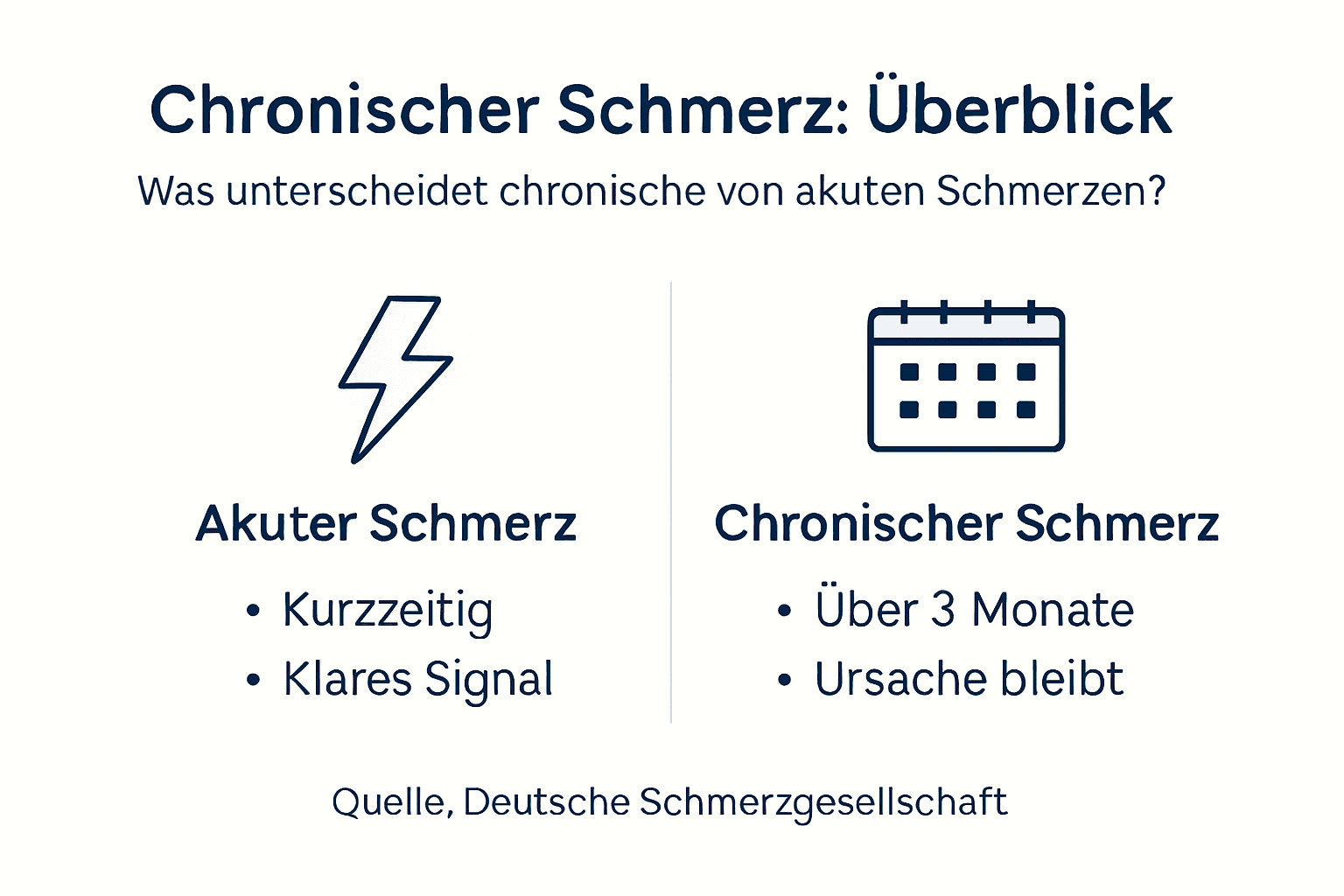
Chronischer Schmerz unterscheidet sich fundamental von akuten Schmerzen nach einer Verletzung. Während akuter Schmerz als Warnsignal dient und mit der Heilung verschwindet, persistiert chronischer Schmerz mindestens drei Monate über die normale Heilungsphase hinaus. Diese Persistenz macht Schmerz selbst zu einer eigenständigen Krankheit.
Die Chronifizierung bedeutet nicht, dass der ursprüngliche Gewebeschaden weiterhin besteht. Häufig finden Ärzte keine anhaltende strukturelle Ursache mehr. Dennoch bleibt der Schmerz bestehen, weil sich die Schmerzverarbeitung im Nervensystem verändert hat. Diese Transformation beruht auf komplexen neuronalen Umbauprozessen.
Typische Merkmale chronischer Schmerzen umfassen:
- Überempfindlichkeit gegenüber normalerweise harmlosen Reizen
- Schmerzen in Bereichen ohne erkennbare Gewebeschäden
- Verstärkte emotionale Reaktionen auf Schmerzreize
- Beeinträchtigung der Lebensqualität durch anhaltende Beschwerden
- Häufige Begleitsymptome wie Schlafstörungen und Angst
Die Unterscheidung zwischen akutem und chronischem Schmerz ist für die Therapiewahl entscheidend. Während akute Schmerzen oft mit entzündungshemmenden Medikamenten behandelt werden, erfordert chronischer Schmerz einen multimodalen Ansatz. Sie müssen verstehen, dass Ihr Schmerz nicht eingebildet ist, sondern auf realen neurologischen Veränderungen beruht.
Physiologische und neurologische Grundlagen des chronischen Schmerzes
Maladaptive Neuroplastizität im zentralen und peripheren Nervensystem bildet die Grundlage chronischer Schmerzen. Ihr Nervensystem verändert sich durch wiederholte Schmerzsignale so, dass es überempfindlich wird. Nervenzellen feuern schneller und intensiver, selbst bei schwachen Reizen.
Dieser Prozess läuft in mehreren Stufen ab:
- Periphere Sensibilisierung erhöht die Empfindlichkeit der Schmerzrezeptoren im Gewebe.
- Zentrale Sensibilisierung verstärkt Schmerzsignale im Rückenmark und Gehirn.
- Neuroplastische Veränderungen schaffen neue Schmerzbahnverbindungen.
- Absteigende Hemmungsmechanismen versagen, die normalerweise Schmerzen dämpfen.
- Entzündungsmediatoren verstärken zusätzlich die Schmerzübertragung.
Das zentrale Nervensystem speichert sozusagen das Schmerzmuster ab. Ihr Gehirn interpretiert selbst harmlose Berührungen als schmerzhaft, weil die Signalverarbeitung fundamental verändert ist. Diese Veränderungen erklären, warum bildgebende Verfahren oft keine Ursache zeigen.
“Die Neuroplastizität, die normalerweise Lernen ermöglicht, führt bei chronischem Schmerz zu einer pathologischen Verstärkung der Schmerzsignale. Das Nervensystem lernt quasi, Schmerz zu erzeugen und aufrechtzuerhalten.”
Entzündungsprozesse spielen eine wichtige Rolle, auch wenn keine akute Verletzung mehr vorliegt. Chronische Mikroentzündungen können Nervenzellen sensibilisieren und die Schmerzverarbeitung weiter verstärken. Diese biologischen Mechanismen zeigen, dass chronischer Schmerz keine psychische Einbildung ist, sondern messbare physiologische Grundlagen hat.
Therapieansätze mit Schwerpunkt medizinischem Cannabis
Cannabis wirkt über das körpereigene Endocannabinoid-System, das Schmerzverarbeitung, Entzündungen und Emotionen reguliert. Die Wirkstoffe THC und CBD binden an Cannabinoid-Rezeptoren im zentralen und peripheren Nervensystem. Diese Bindung moduliert die Freisetzung von Neurotransmittern und dämpft überaktive Schmerzsignale.

Klinische Evidenz zeigt, dass etwa 30-40% der Patienten mit neuropathischen Schmerzen signifikante Schmerzminderung durch medizinisches Cannabis erfahren. Eine Metaanalyse dokumentiert eine durchschnittliche Schmerzreduktion von 17%, vergleichbar mit schwachen Opioiden. Diese Zahlen klingen bescheiden, bedeuten aber für betroffene Patienten erhebliche Verbesserung der Lebensqualität.
Vergleich: Cannabis vs. konventionelle Schmerztherapie
| Aspekt | Medizinisches Cannabis | Opioide | NSAIDs |
|---|---|---|---|
| Schmerzreduktion | 17% durchschnittlich | 20-25% | 15-20% |
| Abhängigkeitspotenzial | Gering bei medizinischer Anwendung | Hoch | Keine |
| Häufige Nebenwirkungen | Müdigkeit, Schwindel | Verstopfung, Übelkeit | Magenbeschwerden |
| Schlafverbesserung | Ja | Ja | Nein |
| Langzeitverträglichkeit | Gut | Problematisch | Eingeschränkt |
Zusätzlich zur Schmerzreduktion verbessert Cannabis Schlafqualität und Angstzustände bei chronischen Schmerzpatienten. Diese Zusatzeffekte sind wertvoll, da Schlafstörungen und Angst oft die Schmerzwahrnehmung verstärken. Sie profitieren also von mehreren Wirkmechanismen gleichzeitig.
Wichtige Vorteile der Cannabistherapie:
- Multimodale Wirkung auf Schmerz, Schlaf und Psyche
- Geringeres Abhängigkeitspotenzial als Opioide
- Meist milde und vorübergehende Nebenwirkungen
- Individuelle Dosistitration für optimale Verträglichkeit
- Keine Organschäden bei Langzeitanwendung
Profi-Tipp: Beginnen Sie mit einer niedrigen THC-Dosis am Abend. So minimieren Sie tagsüber Müdigkeit und können die Schlafverbesserung optimal nutzen. Erhöhen Sie die Dosis nur schrittweise alle drei bis vier Tage, bis Sie eine spürbare Schmerzlinderung erreichen.
Nebenwirkungen sind meist mild und treten besonders zu Therapiebeginn auf. Typisch sind Müdigkeit, Schwindel und leichte kognitive Beeinträchtigungen. Diese Effekte lassen sich durch langsame Dosistitration und Einnahmezeit-Anpassung meist gut kontrollieren. Schwere Nebenwirkungen sind bei fachärztlicher Begleitung selten.
Rechtliche Aspekte der Cannabisverordnung in Deutschland
Seit 2017 können Fachärzte in Deutschland medizinisches Cannabis legal verschreiben. Die gesetzliche Grundlage ermöglicht die Verordnung bei schwerwiegenden Erkrankungen, wenn konventionelle Therapien nicht ausreichend wirken oder nicht vertragen werden. Chronischer Schmerz zählt zu den anerkannten Indikationen.
Wichtige rechtliche Rahmenbedingungen:
- Verschreibung erfolgt auf Betäubungsmittelrezept durch zugelassene Ärzte
- Keine vorherige Genehmigung der Krankenkasse mehr erforderlich bei Erstverordnung
- Kostenübernahme durch Krankenkassen nach individueller Prüfung möglich
- Regelmäßige ärztliche Verlaufskontrollen sind verpflichtend
- Dokumentation und Anonymisierte Begleiterhebung durch behandelnde Ärzte
Die Kostenübernahme durch Krankenkassen ist seit Gesetzesänderungen vereinfacht worden. Dennoch prüft jede Kasse individuell, ob die medizinische Notwendigkeit gegeben ist. Eine ärztliche Begründung, die dokumentiert, warum konventionelle Therapien nicht ausreichen, erhöht die Bewilligungschancen erheblich.
Patientenrechte und Datenschutz sind streng geregelt. Ihre medizinischen Daten unterliegen der DSGVO und dürfen nur mit Ihrer expliziten Einwilligung weitergegeben werden. Telemedizinische Konsultationen bieten zusätzliche Flexibilität bei gleichem Datenschutzniveau wie persönliche Termine.
Als Patient haben Sie Anspruch auf transparente Informationen über Therapieoptionen, Kosten und mögliche Nebenwirkungen. Seriöse Anbieter klären Sie umfassend auf und begleiten Sie strukturiert durch den Verordnungsprozess. Vorsicht ist geboten bei unseriösen Anbietern, die unrealistische Heilversprechen machen oder ohne gründliche Anamnese verschreiben.
Häufige Irrtümer und evidenzbasierte Korrekturen
Viele Missverständnisse über chronischen Schmerz und Cannabistherapie führen zu falschen Erwartungen. Aufklärung ist entscheidend für Therapieerfolg und realistische Zielsetzungen. Sie sollten häufige Mythen kennen und durch Fakten ersetzen.
Irrtum 1: Chronischer Schmerz bedeutet anhaltenden Gewebeschaden.
Fakt: Chronischer Schmerz persistiert oft ohne anhaltende strukturelle Schäden. Die Ursache liegt in neuroplastischen Veränderungen im Nervensystem, nicht in fortbestehender Gewebezerstörung.
Irrtum 2: Cannabis macht grundsätzlich abhängig.
Fakt: Bei kontrollierter medizinischer Anwendung unter ärztlicher Aufsicht ist das Abhängigkeitsrisiko gering. Cannabis hat ein deutlich niedrigeres Abhängigkeitspotenzial als Opioide und wird in der Schmerztherapie meist nicht missbraucht.
Irrtum 3: Cannabis heilt chronische Schmerzen vollständig.
Fakt: Cannabis lindert Schmerzen signifikant, führt aber selten zu vollständiger Schmerzfreiheit. Realistische Erwartung ist eine Reduktion der Schmerzintensität um 20-40% und Verbesserung der Lebensqualität.
Irrtum 4: Höhere Dosierung bedeutet immer bessere Wirkung.
Fakt: Die optimale Dosis ist individuell und oft niedriger als vermutet. Zu hohe Dosierung verstärkt Nebenwirkungen ohne zusätzlichen Nutzen. Langsame Titration findet die effektivste persönliche Dosis.
Irrtum 5: Selbstmedikation ist genauso wirksam wie ärztlich begleitete Therapie.
Fakt: Regelmäßige ärztliche Kontrolle optimiert Dosierung, erkennt Nebenwirkungen früh und passt die Therapie an. Selbstmedikation birgt Risiken durch fehlende Qualitätskontrolle und ungenaue Dosierung.
Profi-Tipp: Führen Sie ein Schmerztagebuch, das Schmerzintensität, Medikamenteneinnahme und Nebenwirkungen dokumentiert. Diese Daten helfen Ihrem Arzt, die Therapie präzise anzupassen und Muster zu erkennen, die Sie selbst vielleicht übersehen.
Erwartungsmanagement ist zentral für Zufriedenheit mit der Therapie. Wenn Sie unrealistische Hoffnungen auf vollständige Heilung haben, wird selbst eine deutliche Verbesserung enttäuschend wirken. Setzen Sie sich realistische Ziele wie besseren Schlaf, reduzierte Schmerzspitzen oder erhöhte Aktivitätsfähigkeit.
Praxisnahe Tipps für Patienten mit chronischem Schmerz und Cannabistherapie
Die erfolgreiche Umsetzung einer Cannabistherapie erfordert strukturiertes Vorgehen und enge Zusammenarbeit mit Ihrem Arzt. Diese praktischen Empfehlungen helfen Ihnen, die Therapie optimal zu gestalten und häufige Fehler zu vermeiden.
-
Starten Sie mit niedriger Dosis: Beginnen Sie mit 2,5-5 mg THC und erhöhen Sie alle drei bis vier Tage um kleine Schritte. Dieser langsame Ansatz minimiert Nebenwirkungen und findet Ihre individuelle Wirkdosis.
-
Dokumentieren Sie systematisch: Notieren Sie täglich Schmerzintensität auf einer Skala von 0-10, Medikamenteneinnahme, Nebenwirkungen und Schlafqualität. Diese Daten sind für Dosisanpassungen unverzichtbar.
-
Planen Sie regelmäßige Kontrolltermine: Vereinbaren Sie alle vier bis sechs Wochen einen Termin mit Ihrem Arzt. Besprechen Sie Wirksamkeit, Nebenwirkungen und notwendige Anpassungen.
-
Kommunizieren Sie offen über Erwartungen: Teilen Sie Ihrem Arzt mit, welche Verbesserungen Sie erhoffen und welche Einschränkungen Sie akzeptieren können. Realistische gemeinsame Zielsetzung erhöht die Therapiezufriedenheit.
-
Kombinieren Sie mit nicht-medikamentösen Ansätzen: Physiotherapie, Bewegung und Entspannungstechniken verstärken die Cannabis-Wirkung. Multimodale Therapie ist effektiver als Medikation allein.
-
Beachten Sie Einnahmezeitpunkt: Nehmen Sie Cannabis abends ein, wenn Müdigkeit als Nebenwirkung die Schlafqualität verbessert statt den Tag zu beeinträchtigen. Passen Sie den Zeitpunkt an Ihren Tagesablauf an.
-
Erwarten Sie keine sofortige Wirkung: Manche Patienten spüren Verbesserungen nach Tagen, andere erst nach Wochen. Geben Sie der Therapie ausreichend Zeit und brechen Sie nicht vorzeitig ab.
-
Informieren Sie andere behandelnde Ärzte: Teilen Sie allen Ärzten mit, dass Sie Cannabis einnehmen, um Wechselwirkungen mit anderen Medikamenten zu vermeiden.
Die Lebensqualitätsverbesserung steht im Vordergrund, nicht vollständige Schmerzfreiheit. Wenn Sie mit Cannabis 30% weniger Schmerzen haben, besser schlafen und wieder Aktivitäten ausüben können, ist die Therapie erfolgreich.
Unterstützung bei Ihrer Cannabis- und Schmerztherapie
Die Entscheidung für eine Cannabistherapie erfordert fachärztliche Begleitung und strukturierte Prozesse. Professionelle Unterstützung erhöht nicht nur den Therapieerfolg, sondern gewährleistet auch Sicherheit und Rechtssicherheit. Eine fundierte medizinische Beratung klärt Ihre individuelle Indikation, berücksichtigt Vorerkrankungen und Begleitmedikation.
Das Patientenportal für medizinisches Cannabis bietet Ihnen Zugang zu erfahrenen Fachärzten, die Sie durch den gesamten Verordnungsprozess begleiten. Von der Erstberatung über die Rezeptausstellung bis zur kontinuierlichen Therapieüberwachung erhalten Sie umfassende Betreuung. Telemedizinische Konsultationen ermöglichen flexible Termine ohne lange Anfahrtswege.
Gemeinsam mit spezialisierten Ärzten entwickeln Sie einen individuellen Therapieplan, der Ihre spezifische Schmerzsituation berücksichtigt. Regelmäßige Verlaufskontrollen stellen sicher, dass Dosierung und Präparat optimal auf Sie abgestimmt bleiben. Evidenzbasiertes Vorgehen und transparente Kommunikation bilden die Grundlage für bessere Schmerzbehandlung und nachhaltig verbesserte Lebensqualität.
Was ist chronischer Schmerz? Häufige Fragen
Was unterscheidet chronischen von akutem Schmerz?
Chronischer Schmerz persistiert mindestens drei Monate über die normale Heilungsphase hinaus. Akuter Schmerz warnt vor Gewebeschäden und verschwindet mit der Heilung, während chronischer Schmerz durch neuroplastische Veränderungen im Nervensystem aufrechterhalten wird, oft ohne anhaltende strukturelle Ursache.
Wie wirkt medizinisches Cannabis bei chronischem Schmerz?
Cannabis moduliert das Endocannabinoid-System, das Schmerzverarbeitung, Entzündungen und Emotionen reguliert. THC und CBD binden an Cannabinoid-Rezeptoren und dämpfen überaktive Schmerzsignale im zentralen und peripheren Nervensystem. Etwa 30-40% der Patienten erleben signifikante Schmerzreduktion.
Ist medizinisches Cannabis in Deutschland legal und erstattungsfähig?
Seit 2017 können Fachärzte medizinisches Cannabis legal auf Betäubungsmittelrezept verschreiben. Krankenkassen übernehmen die Kosten nach individueller Prüfung, wenn konventionelle Therapien nicht ausreichen. Eine ärztliche Begründung der medizinischen Notwendigkeit erhöht die Bewilligungschancen.
Welche Nebenwirkungen können bei Cannabistherapie auftreten?
Häufige Nebenwirkungen sind Müdigkeit, Schwindel und leichte kognitive Beeinträchtigungen, besonders zu Therapiebeginn. Diese Effekte sind meist mild und lassen sich durch langsame Dosistitration gut kontrollieren. Schwere Nebenwirkungen sind bei fachärztlicher Begleitung selten.
Wie wichtig ist die ärztliche Begleitung während der Therapie?
Regelmäßige ärztliche Kontrolle ist entscheidend für Therapieerfolg und Sicherheit. Ihr Arzt optimiert Dosierung, erkennt Nebenwirkungen früh, passt die Therapie an und überwacht Wechselwirkungen mit anderen Medikamenten. Selbstmedikation birgt Risiken durch fehlende Qualitätskontrolle und ungenaue Dosierung.
