Wirkungskette medizinisches Cannabis: Wirksamkeit verstehen
Wie wirkt medizinisches Cannabis wirklich? Erfahren Sie alles über Wirkungskette, Evidenz, Nebenwirkungen und telemedizinischen Zugang in Deutschland.Medizinisches Cannabis wirkt über das Endocannabinoid-System mit Rezeptoren im Nervensystem und Immunsystem. Es zeigt bei chronischen Schmerzen und Schlafstörungen moderate, aber nicht heilende Effekte. Die Therapie erfordert individuelle Dosierung, ärztliche Begleitung und Aufklärung über Nebenwirkungen.
Medizinisches Cannabis gilt vielen als einfaches Mittel gegen Schmerzen oder Schlafprobleme. Doch die tatsächliche Wirkungskette ist wesentlich komplexer, als es populäre Vorstellungen vermuten lassen. Medizinisches Cannabis wirkt über spezifische Rezeptoren und ist weit mehr als ein Lifestyle-Produkt. Wer die Therapie wirklich versteht, kann fundierte Entscheidungen treffen und realistische Erwartungen entwickeln. Dieser Artikel erklärt, wie Cannabis biochemisch wirkt, was aktuelle Studien belegen, welche Grenzen bestehen und wie der telemedizinische Zugang in Deutschland heute aussieht.
Inhaltsverzeichnis
- Wie medizinisches Cannabis im Körper wirkt
- Evidenzlage: Was Studien über medizinisches Cannabis wirklich zeigen
- Grenzen und Nebenwirkungen: Was Patienten wissen müssen
- Telemedizinische Cannabistherapie: Chancen und praktische Hinweise
- Einordnung aus Experten- und Patientensicht: Was bleibt nach evidenzbasiertem Blick?
- Nächste Schritte: So erhalten Sie individuelle Cannabis-Beratung
- Häufig gestellte Fragen zu Wirkungskette und Therapie mit medizinischem Cannabis
Wichtige Erkenntnisse
| Punkt | Details |
|---|---|
| ECS als Schlüsselmechanismus | Medizinisches Cannabis entfaltet seine Wirkung vor allem über das Endocannabinoid-System im Körper. |
| Moderater Nutzen laut Studien | Daten stützen positive, aber meist moderate Effekte bei Schmerz und Schlafstörung. |
| Individuelle Risiken und Nutzen | Die Wirkung und Nebenwirkungen fallen unterschiedlich aus und erfordern individuelle Beratung. |
| Telemedizinischer Zugang | Eine evidenzbasierte Cannabis-Therapie ist heute telemedizinisch innerhalb von 2 Tagen zugänglich. |
Wie medizinisches Cannabis im Körper wirkt
Der Schlüssel zur Wirkung von medizinischem Cannabis liegt im sogenannten Endocannabinoid-System, kurz ECS. Das ECS ist ein körpereigenes Regulationsnetzwerk, das aus Rezeptoren, körpereigenen Botenstoffen (Endocannabinoiden) und Enzymen besteht. Es beeinflusst zentrale Körperfunktionen wie Schmerzwahrnehmung, Schlaf, Stimmung und Immunreaktionen. Dieses System existiert in jedem menschlichen Körper, völlig unabhängig davon, ob jemand jemals Cannabis konsumiert hat.
Im Mittelpunkt stehen zwei Rezeptortypen: CB1 und CB2. CB1-Rezeptoren befinden sich vor allem im zentralen Nervensystem, also im Gehirn und Rückenmark. Sie sind verantwortlich für die Regulierung von Schmerzsignalen, Stimmung und Gedächtnis. CB2-Rezeptoren sind dagegen hauptsächlich im peripheren Immunsystem verteilt und spielen eine wichtige Rolle bei Entzündungsprozessen. Wenn Cannabinoide an diese Rezeptoren binden, verändern sie die Signalübertragung auf zellulärer Ebene.
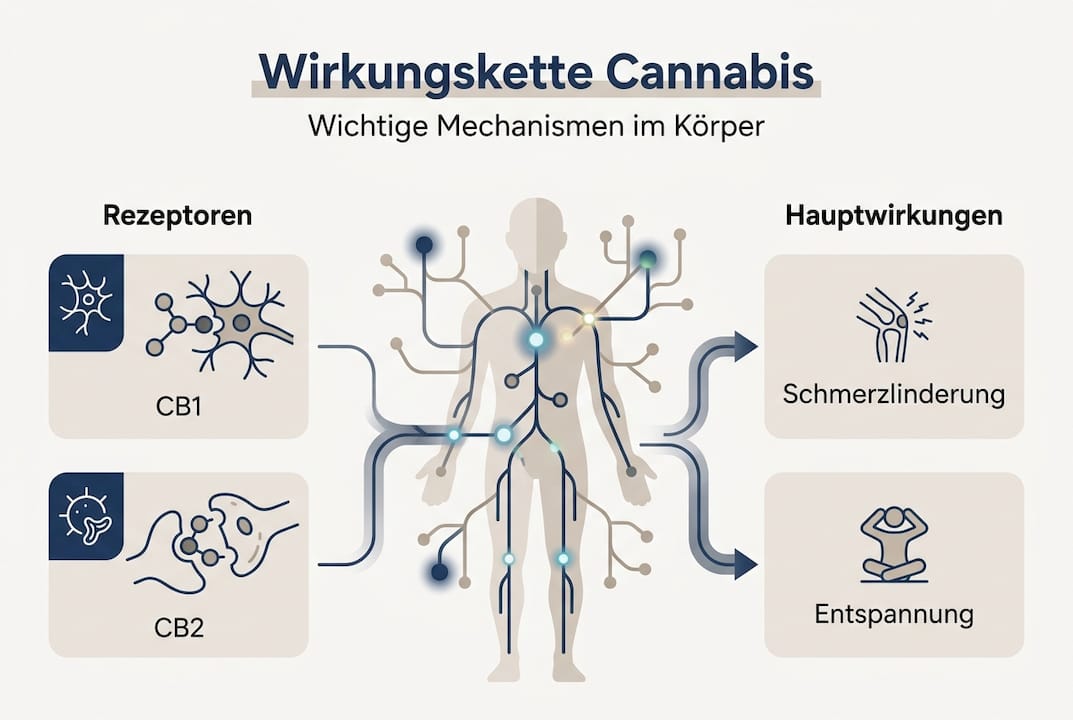
Die zwei bekanntesten Cannabinoide sind THC (Tetrahydrocannabinol) und CBD (Cannabidiol). THC bindet direkt an CB1 und CB2-Rezeptoren und erzeugt dadurch analgetische, also schmerzlindernde, sowie psychotrope Effekte. CBD dagegen wirkt modulierend: Es beeinflusst das ECS indirekt, hemmt Entzündungsprozesse und zeigt angstlösende Eigenschaften, ohne psychoaktiv zu sein.
Die Wirkungskette sieht vereinfacht so aus:
- Aufnahme: Cannabis wird inhaliert, oral eingenommen oder sublingual (unter der Zunge) aufgenommen
- Verteilung: Cannabinoide gelangen über den Blutkreislauf zu Rezeptoren im Gehirn und Körper
- Bindung: THC oder CBD dockt an CB1 oder CB2-Rezeptoren an und verändert deren Aktivität
- Effekt: Schmerzreduktion, Verbesserung des Schlafs, Stimmungsregulation oder Entzündungshemmung
- Abbau: Enzyme bauen Cannabinoide ab; die Wirkdauer hängt von Darreichungsform und Stoffwechsel ab
Besonders interessant ist der sogenannte Entourage-Effekt: Wenn THC und CBD gemeinsam wirken, können sie sich gegenseitig ergänzen und unerwünschte Effekte abschwächen. CBD kann zum Beispiel die psychotropen Wirkungen von THC mildern, was für Patienten mit Angststörungen relevant ist.
„Das Endocannabinoid-System ist eines der komplexesten Regulationssysteme im menschlichen Körper. Seine gezielte Beeinflussung durch medizinisches Cannabis erfordert ärztliche Begleitung und individuelle Dosierung.“
Profi-Tipp: Fragen Sie Ihren Arzt gezielt nach dem Verhältnis von THC zu CBD in Ihrem Präparat. Dieses Verhältnis beeinflusst maßgeblich, welche Effekte und Nebenwirkungen Sie erleben werden.
Evidenzlage: Was Studien über medizinisches Cannabis wirklich zeigen
Die Datenlage zu medizinischem Cannabis wächst, ist aber nach wie vor differenziert zu betrachten. Weder ist Cannabis ein Wundermittel, noch fehlt es an belastbaren Hinweisen auf klinischen Nutzen. Entscheidend ist, bei welcher Erkrankung und unter welchen Bedingungen Cannabis eingesetzt wird.
Bei chronischen Schmerzen zeigen Studien die stärkste Evidenz. Randomisierte kontrollierte Studien (RCTs) und Beobachtungsstudien belegen kleine bis moderate Effekte, besonders bei neuropathischen Schmerzen, also Schmerzen durch Nervenschäden. Die IMPACT-Studie zeigt bei 65% der Patienten eine klinisch relevante Verbesserung von Schlaf und Schmerz. Das ist ein bedeutsames Ergebnis, auch wenn es keine vollständige Schmerzfreiheit bedeutet.

Bei Schlafstörungen ist die Evidenz ebenfalls vielversprechend. Viele Patienten berichten von verkürzter Einschlafzeit und weniger nächtlichem Erwachen. Klinische Studien bestätigen diese Beobachtungen zumindest teilweise, wenngleich Langzeitdaten noch begrenzt sind.
Ein direkter Vergleich der Evidenzlage nach Indikation:
| Indikation | Evidenzstärke | Typischer Effekt |
|---|---|---|
| Chronische Schmerzen | Moderat | Schmerzreduktion um 20 bis 30% |
| Schlafstörungen | Moderat | Bessere Einschlafzeit, weniger Erwachen |
| Angststörungen | Begrenzt | Reduktion von Angstsymptomen |
| Spastik bei MS | Gut belegt | Deutliche Reduktion der Spastik |
| Depression | Gering | Kaum eigenständige Evidenz |
Wichtige Erkenntnisse aus der aktuellen Forschung im Überblick:
- Cannabis wirkt bei neuropathischen Schmerzen stärker als bei nozizeptiven Schmerzen (z.B. Gelenkschmerzen)
- Die Kombination aus THC und CBD zeigt in Studien oft bessere Ergebnisse als Einzelsubstanzen
- Patienten berichten häufig von einer Reduktion anderer Medikamente, darunter Schlafmittel und Opioide
- Placebo-kontrollierte Studien zeigen, dass ein Teil der Wirkung auf Erwartungseffekte zurückzuführen ist
- Individuelle Unterschiede im Stoffwechsel und im ECS beeinflussen die Wirksamkeit erheblich
Die Arzneimittelkommission der deutschen Ärzteschaft (AKDAE) weist darauf hin, dass die Gesamtevidenz für eine breite Zulassung noch nicht ausreicht. Gleichzeitig zeigen Beobachtungsstudien aus der Praxis, dass viele Patienten von der Therapie profitieren, besonders wenn andere Behandlungen nicht geholfen haben. Dieser Widerspruch zwischen klinischer Studienlage und Alltagserfahrung ist ein zentrales Thema in der medizinischen Diskussion.
Wichtig: Klinische Relevanz bedeutet nicht automatisch statistisch signifikante Überlegenheit gegenüber Placebo. Für viele Patienten mit chronischen Beschwerden kann selbst eine moderate Verbesserung die Lebensqualität spürbar steigern.
Grenzen und Nebenwirkungen: Was Patienten wissen müssen
Medizinisches Cannabis ist kein Allheilmittel. Diese Aussage klingt einfach, hat aber weitreichende Konsequenzen für die Therapieplanung. In Deutschland ist Cannabis in der Regel als individueller Heilversuch zugelassen, wenn andere Therapien nicht ausreichend gewirkt haben oder nicht vertragen wurden. Das bedeutet: Cannabis kommt erst dann infrage, wenn konventionelle Behandlungen gescheitert sind.
Die häufigsten Nebenwirkungen, die Patienten kennen sollten:
- Benommenheit und Schwindel: Besonders in der Eingewöhnungsphase, vor allem bei THC-haltigen Präparaten
- Müdigkeit: Kann therapeutisch erwünscht sein (bei Schlafstörungen), in anderen Situationen aber störend
- Angst und Panikattacken: Vor allem bei zu hoher THC-Dosis oder bei Patienten mit Vorerkrankungen
- Stimmungsschwankungen: Reizbarkeit oder depressive Verstimmungen, insbesondere bei abruptem Absetzen
- Mundtrockenheit und Appetitveränderungen: Häufig, meist harmlos, aber lästig im Alltag
- Kognitive Beeinträchtigungen: Konzentrations- und Gedächtnisprobleme, besonders bei Langzeitanwendung
Die Nebenwirkungsrate ist erhöht und umfasst vor allem neuropsychiatrische Effekte. Das ist ein wichtiger Grund, warum eine ärztliche Begleitung unverzichtbar ist.
Ein weiteres Problem: Es gibt bis heute keine standardisierten Dosisschemata für medizinisches Cannabis. Dosierung, Darreichungsform und Wirkstoffverhältnis müssen individuell angepasst werden. Was bei einem Patienten gut wirkt, kann bei einem anderen zu starken Nebenwirkungen führen.
„Medizinisches Cannabis ist eine Therapieoption, keine Therapiegarantie. Aufklärung, realistische Erwartungen und engmaschige Begleitung sind entscheidend für den Therapieerfolg.“
Profi-Tipp: Führen Sie von Beginn an ein Therapietagebuch. Notieren Sie Dosis, Darreichungsform, Uhrzeit der Einnahme und Ihre Symptome. Das hilft Ihrem Arzt, die Therapie präzise anzupassen und Nebenwirkungen frühzeitig zu erkennen.
Patienten sollten außerdem wissen, dass Cannabis die Fahrtüchtigkeit beeinträchtigen kann. In Deutschland ist das Fahren unter Cannabiseinfluss strafbar, auch wenn das Präparat ärztlich verordnet wurde. Klären Sie mit Ihrem Arzt, wann und wie Sie am Straßenverkehr teilnehmen dürfen.
Telemedizinische Cannabistherapie: Chancen und praktische Hinweise
Der Zugang zu medizinischem Cannabis hat sich in Deutschland durch Telemedizin erheblich vereinfacht. Patienten müssen nicht mehr lange Wartezeiten in Schmerzambulanzen in Kauf nehmen. Telemedizinische Angebote ermöglichen Zugang innerhalb von 24 bis 48 Stunden, mit dem bewährten Start-Low-Go-Slow-Prinzip als Grundlage der Dosierung.
Der typische Ablauf einer telemedizinischen Cannabistherapie sieht folgendermaßen aus:
- Erstanmeldung: Online-Registrierung mit Angabe der Beschwerden und Vorbehandlungen
- Indikationsklärung: Ärztliche Prüfung, ob Cannabis medizinisch infrage kommt
- Videokonsultation: Persönliches Gespräch mit einem Facharzt, Klärung von Vorerkrankungen und Medikamenten
- Rezeptausstellung: Bei positiver Indikation Ausstellung eines Rezepts nach GOÄ, oft innerhalb von 24 bis 48 Stunden
- Apothekenversorgung: Bundesweite Belieferung über Apotheken, die auf medizinisches Cannabis spezialisiert sind
- Verlaufsbegleitung: Regelmäßige Folgetermine zur Anpassung der Therapie und Kontrolle von Nebenwirkungen
Die Dosierung folgt dem Start-Low-Go-Slow-Prinzip: Mit einer niedrigen Dosis beginnen und diese langsam steigern, bis der gewünschte Effekt erreicht ist. Typische Startdosen liegen bei 1 bis 2,5 mg THC täglich. CBD-Anteile werden je nach Indikation und Verträglichkeit individuell angepasst.
| Therapiephase | Typische THC-Dosis | Ziel |
|---|---|---|
| Einleitung | 1 bis 2,5 mg/Tag | Verträglichkeit prüfen |
| Aufbau | 2,5 bis 10 mg/Tag | Wirksamkeit optimieren |
| Erhaltung | Individuell | Stabile Symptomkontrolle |
Rechtlich gilt: Medizinisches Cannabis darf in Deutschland nur auf ärztliche Verordnung abgegeben werden. Telemedizinische Anbieter sind verpflichtet, die Indikation sorgfältig zu prüfen und die Dokumentation nach den Vorgaben der Ärztekammer zu führen. Datenschutz nach DSGVO ist dabei selbstverständlich.
Profi-Tipp: Bereiten Sie sich auf das Erstgespräch vor. Bringen Sie eine Liste Ihrer bisherigen Therapien, aktuellen Medikamente und Ihrer Hauptbeschwerden mit. Je präziser Ihre Angaben, desto gezielter kann der Arzt die Therapie planen.
Ein weiterer Vorteil der Telemedizin: Patienten in ländlichen Regionen oder mit eingeschränkter Mobilität erhalten denselben Zugang wie Patienten in Großstädten. Das ist besonders für Menschen mit chronischen Schmerzen oder Mobilitätseinschränkungen ein echter Fortschritt.
Einordnung aus Experten- und Patientensicht: Was bleibt nach evidenzbasiertem Blick?
Nach Jahren der Erfahrung mit medizinischem Cannabis in der Praxis lässt sich eines klar sagen: Die Wirklichkeit liegt immer zwischen Euphorie und Skepsis. Viele Patienten kommen mit überhöhten Erwartungen, andere mit unnötigen Ängsten. Beides ist verständlich, aber beides hilft nicht.
Was wirklich zählt, ist das individuelle Ansprechen auf die Therapie. Zwei Patienten mit identischer Diagnose können völlig unterschiedlich auf dasselbe Präparat reagieren. Das liegt an genetischen Unterschieden im ECS, an Begleiterkrankungen und an der Einnahmetechnik. Wer das versteht, entwickelt realistische Erwartungen.
Konventionelle Vorstellungen, etwa dass Cannabis immer entspannt oder immer schläfrig macht, stimmen in der medizinischen Praxis selten. Cannabis kann bei falscher Dosierung Angst verstärken, den Schlaf stören oder die Konzentration beeinträchtigen. Transparenz und ehrliche Aufklärung sind deshalb keine Option, sondern Pflicht.
Als wertvolle Zusatzoption bei gescheiterten Standardtherapien hat medizinisches Cannabis seinen Platz. Aber dieser Platz ist klar definiert: nicht als erste Wahl, sondern als sorgfältig abgewogene Alternative mit ärztlicher Begleitung.
Nächste Schritte: So erhalten Sie individuelle Cannabis-Beratung
Wenn Sie unter chronischen Schmerzen, Schlafstörungen oder Angst leiden und andere Therapien bisher nicht ausreichend geholfen haben, kann medizinisches Cannabis eine Option für Sie sein. Bei Canify Clinics erhalten Sie Zugang zu spezialisierten Fachärzten, die Ihre individuelle Situation bewerten und gemeinsam mit Ihnen einen Therapieplan entwickeln. Der Prozess ist vollständig telemedizinisch, DSGVO-konform und transparent. Melden Sie sich jetzt im Canify Clinics Portal an und vereinbaren Sie Ihre persönliche Beratung. Innerhalb von 24 bis 48 Stunden können Sie Ihren ersten Schritt in eine strukturierte, evidenzbasierte Cannabistherapie machen.
Häufig gestellte Fragen zu Wirkungskette und Therapie mit medizinischem Cannabis
Wie lange dauert es, bis medizinisches Cannabis wirkt?
Je nach Darreichungsform spüren Patienten erste Effekte nach 30 Minuten bis 2 Stunden. Die Wirkdauer hängt von Applikationsform und Stoffwechsel ab, wobei inhalative Formen schneller wirken als orale Extrakte.
Welche Nebenwirkungen treten unter medizinischem Cannabis am häufigsten auf?
Benommenheit, Müdigkeit und gelegentlich Angst oder Stimmungstiefs sind typische Nebenwirkungen. Der Nebenwirkungsfokus liegt auf neuropsychiatrischen Effekten, weshalb eine ärztliche Begleitung unverzichtbar ist.
Wie unterscheidet sich die Wirkung von THC und CBD?
THC wirkt vor allem schmerzlindernd und psychoaktiv, CBD dagegen angstlösend und entzündungshemmend. THC agiert direkt an CB1 und CB2-Rezeptoren, während CBD das System indirekt moduliert und die Wirkung von THC abschwächen kann.
Bekomme ich mein Rezept für medizinisches Cannabis auch telemedizinisch?
Bei Vorliegen der Indikation kann ein Rezept nach telemedizinischer Beratung ausgestellt werden. Zugang ist telemedizinisch binnen 24 bis 48 Stunden möglich, sofern die ärztliche Prüfung positiv ausfällt.
